久留米生活習慣病相談室 監修:まつもと整形外科
こんにちは🍀
今回から4回にわたって『糖尿病』について詳しく解説したいと思います!
第1回は糖尿病の症状についてです!
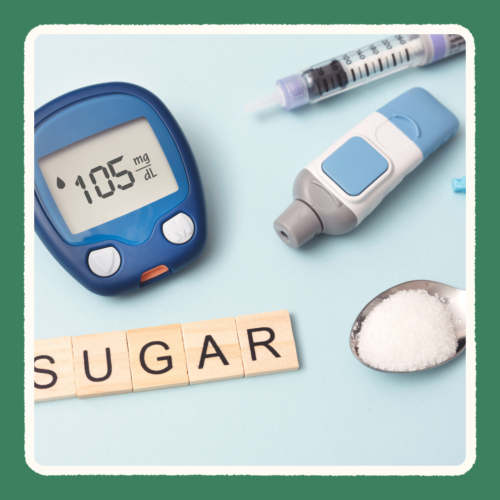
糖尿病の驚くべき真実:原因と初期症状
糖尿病は、血液中のブドウ糖が正常な範囲を超えて高い状態(高血糖)になる状態の病気であり、患者数は日本で約1000万人とも言われています。原因は、遺伝や生活習慣、肥満などが挙げられます。
初期症状は自覚しづらいため、定期的な検査と予防が大切です。例えば、倦怠感、疲労感、のどの渇き(口渇感)、多尿、頻尿、体重減少、視力低下などがあります。
糖尿病は放置すると、さまざまな合併症を引き起こし、大きな健康被害が生じることがあるため、早期発見・早期治療が重要です。
1型と2型糖尿病の違いと特徴
糖尿病は大きく1型と2型の2つに分類され、それぞれ異なる原因と特徴があります。
<1型糖尿病>
主に若年者に発症し、インスリン分泌がほとんどなくなるため、外部からインスリンを摂取する必要があります。遺伝的要因が強く、自己免疫の関与が考えられています。
<2型糖尿病>
中高年者に多く発症。インスリンの働きが悪くなる、あるいはインスリン分泌が低下するため、血糖降下薬や食事療法・運動療法が必要になります。また、生活習慣が大きく関係しており、生活習慣病とも言われています。
初期症状のチェックリスト:これって糖尿病?
糖尿病の初期症状は自覚しにくいものが多いです。以下の症状に当てはまる場合は受診を検討しましょう。
☑︎異常な疲労感
☑︎のどの渇きが強い
☑︎頻尿や多尿
☑︎体重が突然減少
☑︎視力低下
これらの症状があれば、糖尿病の可能性があります。早期発見・早期治療が重要であるため、疑いがある場合は必ず受診しましょう。
血糖値の検査方法と正常値の範囲
血糖値の検査は、糖尿病の診断や治療の進行を把握するために重要です。主に二つの検査方法があります。
空腹時血糖値検査は、食事を摂らない状態で行われる検査で、正常値は100mg/dL以下が望ましいとされています。
もう一つは、HbA1c(ヘモグロビンA1c)検査です。これは、過去1〜2か月間の血糖コントロールの状態を反映し、正常値は6.0%以下が理想です。
ただし、これらの数値はあくまで目安であり、年齢や個々の状況によって異なる場合があります。糖尿病専門医へ相談し、自分に適切な血糖値の範囲を見極めることが大切です。適切な血糖コントロールは、糖尿病やその合併症の予防・進行を抑えるために必要です。
糖尿病の恐ろしい合併症:早期発見が必要
糖尿病で最も警戒すべきは、3大合併症です。網膜症、腎症、神経障害など、さまざまな部位に影響を及ぼすことがあります。これらの合併症は進行すると、視力低下・失明や腎不全、感染・壊疽など重大な状態に陥ることがあります。
早期発見が重要であり、定期的な検査や自己管理を徹底し、医療チームと密に連携することが求められます。また、血糖値の適切なコントロール、運動や食事療法を行い、生活習慣の改善に励むことで、糖尿病の合併症の発症リスクを低減することができます。
網膜症による視力低下・失明のリスク
糖尿病性網膜症は、糖尿病による合併症の一つで、網膜の血管が障害を受けることで視力が低下し、最悪の場合失明に至ることがあります。糖尿病性網膜症は進行すると、治療が難しくなるため、早期の発見と治療が非常に重要です。
糖尿病患者は、定期的な眼科検診を受けることが必要です。また、血糖値や血圧を適切にコントロールすることで、網膜症の進行リスクを抑えることが可能です。糖尿病性網膜症への対策は、糖尿病の予防・管理が大切であり、日々の生活習慣の改善に努めることが求められます。
神経障害と足の問題:感染から切断まで
糖尿病の方は、神経障害と足の問題を抱えることがあります。糖尿病性神経障害は高血糖による代謝異常や血流障害、神経再生障害が原因と考えられています。糖尿病性神経障害では、足の感覚が低下することで足に傷が付きやすくなり、また足への血流が悪くなることで足に感染を引き起こしやすくなります。この状態が進行すると、感染が広がり悪化し、場合によっては切断が選択肢となることもあります。
足の感染症が重篤で治療が難しくなったり、感染が拡大して壊疽を起こすことがあります。また、血糖管理が不十分な場合、傷口の治癒が遅れ感染が拡大するリスクが高まります。こういった状態に陥ると、足を切断しないといけないこともあります。足の問題を予防するために、血糖コントロールを徹底し、足のケアを怠らないことが重要です。
腎臓病の進行に注意:透析治療の可能性
糖尿病の方は、糖尿病性腎症と呼ばれるように腎臓病のリスクが高まります。血糖値が高い状態が長期間続くと、腎臓の機能が低下し、透析治療が必要になることがあります。このような状況を避けるためには、血糖コントロールを徹底することが大切です。また、定期的な検査を行い、腎臓病の進行を早期に発見することが重要です。さらに、食事や運動、血圧管理も腎臓病予防に役立ちます。
定期的な受診と相談でリスクを抑える
糖尿病の方は、定期的な受診と医師や看護師との相談を通じてリスクを抑えることができます。受診時には血糖値や病状をチェックし、治療方針や生活習慣の改善についてアドバイスを受けることができます。また、糖尿病に関する疑問や不安を相談することで、適切な対処法を教えてもらうことができます。定期的な受診と相談を通じて、糖尿病リスクを低減することが可能です。
まとめ:糖尿病と向き合い健康な未来を手に入れる
糖尿病と向き合い、健康な未来を手に入れるためには、血糖コントロールや生活習慣の改善、定期的な受診と相談が大切です。これらを実践することで、網膜症、神経障害や腎臓病のリスクを抑えることができます。今後も、糖尿病と上手に付き合い、健康な未来を手に入れるために頑張りましょう。これを機に、さらに自分の健康を意識してみてはいかがでしょうか。
当院には久留米市の内科医で2%しかいない糖尿病専門医が在籍しています!少しでも気になることがある場合は、お気軽にご相談ください!
次回は糖尿病の検査から薬物治療についてお伝えしていきます🍀お楽しみに!
当院のホームページの糖尿病についての記事はこちらから!
【参考文献】
・糖尿病情報センター.糖尿病とは https://dmic.ncgm.go.jp/general/about-dm/010/010/01.html
・日本眼科医会.糖尿病で失明しないために https://www.gankaikai.or.jp/health/35/index.html
・全国腎臓病協議会.糖尿病生腎症 https://www.zjk.or.jp/kidney-disease/about/class/diabetic-nephropathy/
こんにちは🍀
高血圧は、日本人の健康を脅かす病気のひとつです。適切な薬物治療や生活習慣の改善が求められますが、運動療法も高血圧を改善させる効果的な治療方法の一つです。今回は、高血圧の方に効果的な運動療法をご紹介します。
定期的な運動は、血圧の低下や血管の状態改善、筋肉や循環系の効率アップに役立ちます。特に、有酸素運動であるウォーキングやジョギングがおすすめです。これらの有酸素運動は、身体に大きな負担をかけず、酸素を身体に取り組むことができます。また、血液の循環が良くなることで、腎血流量が増加して腎臓に蓄積されている塩分などが老廃物の尿として排出されることで体液量が減り、血管の抵抗が低くなります。また、筋力トレーニングも効果的ですが、過度な負荷を避けるために、強度や持続時間の設定が重要になります。
継続的な運動習慣が健康維持や高血圧の予防に有効ですので、自分に合った運動を見つけて取り組むことが大切です。運動習慣の確立を目指し、健康な生活を送りましょう。
運動療法で高血圧を改善する効果的な方法
ウォーキングやジョギングで血圧管理
ウォーキングやジョギングなどの有酸素運動は、運動療法の中でも特に血圧管理に効果的な方法とされています。これらの有酸素運動は、身体に酸素を取り込む能力を高め、心臓や血管の働きを活発にし、血圧を下げる効果があります。特に、ウォーキングは運動習慣がない方にも取り入れやすく、継続しやすい運動とされています。ジョギングはウォーキングよりも運動強度が高いため、適度な状態を維持しながら行うことが重要です。週に3~5回、1回10分以上の有酸素運動を1日に合計で40分以上行うことが推奨されています。

高血圧改善のための筋力トレーニング
下半身の筋トレが重要!!
運動をすると筋肉を動かすことで、血管の内側から一酸化窒素(NO)という物質が分泌されます。この一酸化窒素(NO)という物質は血管を柔らかくして、血圧を下げることができると言われています。そのため、この一酸化窒素(NO)の分泌が増えることは高血圧の改善に効果的になります。一酸化窒素(NO)は筋肉を動かすことで生成されることから、筋肉量の多い下半身の筋肉トレーニングは、効率的に一酸化窒素(NO)の生成を促すことができます。
また、ふくらはぎは第二の心臓と言われています。ふくらはぎの筋肉の収縮はポンプの役割を果たして血流を流すために、心臓の負担を軽減させます。このふくらはぎの筋肉を鍛えてることで、ポンプ機能を高めることができるために、心臓の負担を減らすことができます。
最適な運動強度と持続時間の設定
運動療法が身体に安全に、そして効果的に行うには、最適な運動強度と持続時間の設定が重要です。適度な強度の運動は、血圧を下げるだけでなく、血管の収縮を緩め、酸素の循環を改善し、全身の健康に良い影響を与えます。運動の種類も幅広く取り入れることが大切で、ウォーキングやジョギングなどの有酸素運動に加え、筋力トレーニングも効果的です。
ただし、個人差があるため、自分に合った運動プログラムを設定することが重要です。運動療法を始める前には、医師や理学療法士と相談し、適切な運動強度と持続時間を確認してください。
持続可能な運動習慣を確立するために
運動療法の効果を長期的に維持するためには、持続可能な運動習慣を確立することが大切です。まずは、自分のライフスタイルに合わせて無理なく続けられる運動を選びましょう。そして、継続のための工夫も大切です。例えば、友人や家族と一緒に運動することで、継続のモチベーションを上げることができます。また、定期的に運動の効果を評価し、必要に応じてプログラムを見直すことも重要です。
まとめ:運動療法で高血圧を効果的に改善しよう
運動療法は、高血圧の改善や予防に大きな効果を発揮します。適切な運動強度と持続時間を設定し、持続可能な運動習慣を確立することが大切です。また、医師や理学療法士と連携して適切なプログラムを作成することも重要です。運動療法を効果的に活用し、健康な血圧値を維持しましょう。
📖参考文献📖
・日本医師会.高血圧から起こる合併症 https://www.med.or.jp/forest/check/koketuatu/04.html
・厚生労働省.高血圧 https://00m.in/CMoEN
・日本臨床内科医会.高血圧 https://www.japha.jp/general/byoki/hbp.html
・日本高血圧学会.高血圧治療ガイドライン2019 https://www.jpnsh.jp/data/jsh2019/JSH2019_hp.pdf
ホームページの高血圧に関する詳細はコチラ⇩⇩⇩
来月のテーマは『糖尿病』です。お楽しみに🍀
今週は高血圧に適した栄養管理についてお話します。
高血圧は、心臓が血液を全身に送る際に生じる動脈の抵抗が異常に高い状態です。この状態が続くと、心臓に負荷がかかるために心不全などの心臓病を起こしたり、心臓の血管に異常が出れば狭心症や心筋梗塞を起こしたり、脳の血管に異常が出れば脳梗塞や脳出血など命に関わる深刻な健康問題を引き起こす可能性があります。しかし、食生活を通じて高血圧のリスクを管理し、健康を維持することが可能です。
食事と高血圧:何を知る必要がありますか?
食生活の基本
加工食品より家庭料理を: 家で作った料理は加工食品や外食よりも塩分が少ない傾向にあります。
低塩分の調味料の選択: 塩分の摂取を減らすことは、血圧を管理する上で非常に重要です。
バランスの取れた食生活を: 野菜や果物、高品質なたんぱく質、全粒穀物を中心にした食生活が心臓に優しいです。
生活習慣の調整
適度なアルコール消費: アルコールは血圧に大きな影響を与えるため、適度に。
カフェインの摂取を控えめに: カフェインも血圧に影響を及ぼすことがあるため、注意が必要です。
運動とストレス管理: 運動とリラクゼーション、ストレスのコントロールは高血圧管理に役立ちます。
高血圧に影響を及ぼす食品
塩分の高い食品
食塩は血圧の上昇に直接関与しています。加工食品や市販の調味料からの摂取を控えましょう。
高脂肪食品
飽和脂肪とトランス脂肪は避け、心臓に優しい不飽和脂肪を選びましょう。
糖分の高い食品
糖分の過剰な摂取は肥満や糖尿病のリスクを高め、結果として血圧を上昇させます。
高血圧と戦う上で、食生活はあなたの最強の味方になり得ます。塩分の摂取を減らし、バランスの取れた栄養素を含む食事を心がけることで、高血圧を予防し、管理することができます。定期的に医師や栄養士と相談し、個別の健康状態やニーズに合わせた食事計画を立てることが大切です。日々の食生活に注意を払い、適切な運動を組み合わせることで、高血圧のリスクを低減し、全体的な健康を向上させることが可能になります。

食事と生活習慣の追跡
高血圧管理の一環として、食事記録をつけることをお勧めします。塩分に対する意識と知識が高まるだけではなく、塩分の摂取量や摂取栄養素を把握することで、どの食品が血圧に良い影響を与え、どの食品が避けるべきか、理解できるようになります。また、定期的な運動や十分な水分摂取、ストレス管理も、血圧を正常範囲に保つためには不可欠です。
高血圧は、食事と生活習慣の改善によってもリスクを軽減させることができます。バランスの取れた食事、塩分の摂取量の管理、定期的な運動、ストレスの適切な管理を心がけることで、高血圧のリスクを減らし、健康的な生活を送ることができます。この情報があなたの健康への一歩となり、日々の選択に役立つことを願っています。心臓の健康を守り、高血圧との戦いで勝利するために、今日から一緒に考えてみましょう。
ここでは実際に高血圧に適した食事のレシピをご紹介します。
🍴今月のレシピ🍴
塩分を控えめにし、野菜や全粒穀物、良質なたんぱく質を豊富に含むものがおすすめです。今月は簡単に作れて栄養バランスも良い「豆腐と野菜のミネストローネ」のレシピを紹介します。
ポイントは、塩分を控えめにするために、市販のブイヨンの代わりに水と野菜で出汁をとり、味付けには香草やスパイスを活用します。

豆腐と野菜のミネストローネ
材料(4人分):
- 絹ごし豆腐: 1丁(約300g)
- 玉ねぎ(中): 1個
- にんじん: 1本
- ズッキーニ: 1本
- トマト: 2個
- ブロッコリー: 1房(小)
- ガーリック(みじん切り): 2片
- オリーブオイル: 大さじ2
- 水: 1リットル
- ローリエ: 1枚
- タイム(乾燥または新鮮): 少々
- 黒胡椒: 適宜
- バジル(新鮮または乾燥): 飾り用
作り方:
- 1 玉ねぎ、にんじん、ズッキーニを食べやすい大きさに切ります。
- 2 トマトは湯むきして、種を取り除き、乱切りにします。
- 3 ブロッコリーは小房に分け、さっと茹でておきます。
- 4 鍋にオリーブオイルを熱し、ガーリックと玉ねぎを炒めます。
- 玉ねぎが透明になったら、にんじん、ズッキーニ、トマトを加えてさらに炒めます。
- 5 水を加え、ローリエとタイムを入れて中火で20分程煮ます。
- 6 豆腐は手で適当な大きさにちぎり、鍋に加えてさらに5分ほど煮ます。
- 7 味を見て、必要であれば黒胡椒で調整します。塩分は控えめに。
- 8 最後に茹でたブロッコリーを加え、火を止める直前に加えます。
- 9 皿に盛り付け、バジルを飾って完成です。
このレシピは、野菜をたっぷり摂れる点と、香草を使用し塩分を控えめにしている点で高血圧の方に最適です😊また、豆腐を使用することで良質なたんぱく質を摂取でき、満足感も得られますよ。豆腐は大きめにカットすることがポイントです。
ぜひ作ってみられてくださいね!
来週は高血圧に適した運動療法についてお話します!
当院の理学療法士が準備いたしますので、ぜひお楽しみにされてください🍀
📖参考文献📖
・厚生労働省.高血圧 https://00m.in/CMoEN
・日本臨床内科医会.高血圧 https://www.japha.jp/general/byoki/hbp.html
・日本高血圧学会.高血圧治療ガイドライン2019 https://www.jpnsh.jp/data/jsh2019/JSH2019_hp.pdf
・厚生労働省「日本人の食事摂取基準」策定検討会
「日本人の食事摂取基準(2020年版) 『日本人の食事摂取基準』策定検討会報告書」266-272, 2019.https://www.mhlw.go.jp/content/10904750/000586553.pdf
・厚生労働省「平成30年国民健康・栄養調査結果の概要」https://www.mhlw.go.jp/content/10900000/000688863.pdf
ホームページの高血圧に関する詳細はコチラ⇩⇩⇩
高血圧の検査から治療まで
高血圧は心臓や血管に負担をかける病態であり、放置すると動脈硬化が進んで心筋梗塞や脳卒中などの重大な健康問題を引き起こす可能性があります。しかし、適切な検査と治療により、高血圧は管理することで心筋梗塞や脳卒中を予防することができます。
高血圧の検査プロセス
高血圧の診断は、主に血圧の測定によって行われます。医療機関では、患者様がリラックスした状態で、複数回にわたり血圧を測定します。医療機関で血圧を測定すると白衣高血圧と言われるように、血圧が高めになることがあります。正確な血圧を把握するために、家庭での血圧の自己測定や、24時間血圧モニタリング(ABPM)が推奨されることもあります。
高血圧が疑われる場合、追加的な検査を行うことがあります。これには、心電図(ECG)、心エコー、血液検査、尿検査などが含まれ、高血圧の原因や影響を評価します。

高血圧の治療プロセス
高血圧の治療は、生活習慣の改善と薬物療法の組み合わせによって行われます。
生活習慣(ライフスタイル)の改善
- 食生活の見直し:塩分の摂取量を減らし、フルーツ、野菜、全粒穀物を豊富に含む食事を心がけます。
- 定期的な運動:ウォ―キングなどの有酸素運動が最も手軽で運動です。無理のない速度 で、毎日 30 分程度歩くと、血圧が下がる効果があると言われています。
- 体重管理:適正体重の維持または達成を目指します。
- 禁煙と節度ある飲酒:タバコは血圧に悪影響を及ぼし、アルコールの過剰摂取も血圧を上昇させます。
-
高血圧の薬物療法をくわしくみてみましょう!
-
高血圧の薬物療法は、血圧を下げることで動脈(血管)の負担を軽減させ、心臓病や脳卒中などの合併症のリスクを低減するために重要な役割を果たします。患者様の年齢や健康状態、血圧の値、および併発する合併症(糖尿病、脂質異常症、慢性腎不全)によって一種類ではなく、複数の高血圧治療薬を処方することがあります。
利尿薬
- 作用機序:体内の余分なナトリウムと水分を排出し、血液量を減少させることで血圧を下げます。
- 主な例:フルイトラン、トリクロルメチアジド。
ACE阻害薬
- 作用機序:アンジオテンシン変換酵素(ACE)を阻害し、血管を収縮させる物質の生成を抑えることで血管を拡張し、血圧を下げます。
- 主な例:エナラプリル、リシノプリル、カプトプリル。
アンジオテンシンII受容体拮抗薬 (ARB)
- 作用機序:アンジオテンシンIIが血管の受容体に結合することを阻害し、血管を拡張させて血圧を下げます。
- 主な例:ロサルタン、バルサルタン、テルミサルタン。
カルシウムチャネルブロッカー
- 作用機序:カルシウムの血管筋細胞への流入を抑制し、血管を拡張させて血圧を下げます。
- 主な例:アムロジピン、ニフェジピン、ディルチアゼム。
ベータ遮断薬
- 作用機序:心拍の頻度と力を減少させ、血圧を下げます。また、一部のベータ遮断薬は血管を拡張する効果もあります。
- 主な例:メトプロロール、アテノロール、ビソプロロール。
アルファ遮断薬
- 作用機序:アルファ受容体をブロックし、血管を拡張して血圧を下げます。
- 主な例:ドキサゾシン、プラゾシン。
アルファ・ベータ遮断薬
- 作用機序:アルファとベータの両方の受容体をブロックすることで、血管を拡張し、心拍をゆっくりとさせます。
- 主な例:カルベジロール、ラベタロール。

たくさんの薬の種類があり難しく感じますが、薬物療法を開始する際は、専門の医師が患者様の健康状態や他の使用中の薬剤との相互作用を考慮し、最適な薬剤を選択しますので安心してお任せ下さい☺️当院には循環器専門医が在籍していますので、ご安心下さい。
高血圧の治療におけるフォローアップは、治療計画の有効性を評価し、患者様の血圧が目標範囲内に安定しているかどうかを確認するために重要です。
自己管理と健康教室
- 自宅での血圧測定:自宅で定期的に血圧を測定し、記録することは、治療の効果を確認し、必要に応じて医師と共有するために役立ちます。
- 健康なライフスタイルの維持:健康的な食生活、定期的な運動、禁煙、適切なアルコール摂取量の維持など、ライフスタイルの改善は高血圧管理の基礎となります。
- 健康教室への参加:病気についての理解を深め、自己管理のスキルを向上させるのに役立ちます。また当院は国家資格の理学療法士による運動療法を交えた健康教室にも力を入れています。一緒に健康を手に入れましょう🙌
-
継続的なサポートとコミュニケーション
- 質問や懸念がある場合は、医師や看護師に相談することが重要です。また、新しい症状や副作用が現れた場合には、速やかに医療機関に連絡しましょう。当院は循環器専門医が在籍しており、高血圧を熟知している医師・看護師・理学療法士・臨床検査技師・放射線技師・薬剤師とたくさんのチームがそろっています。お悩みから安心した治療を提供できるようお待ちしてしております。ぜひ、『まつもと整形外科」へ一度ご相談ください!
次回は高血圧の方のための栄養についてお話します!どうぞ、お楽しみに😊
📖参考文献📖
・厚生労働省.高血圧 https://00m.in/CMoEN
・日本臨床内科医会.高血圧 https://www.japha.jp/general/byoki/hbp.html
・日本高血圧学会.高血圧治療ガイドライン2019 https://www.jpnsh.jp/data/jsh2019/JSH2019_hp.pdf
・日本心臓病財団.高血圧治療ガイドライン・エッセンスhttps://www.jhf.or.jp/pro/a&s_info/guideline/post_3.html
ホームページの高血圧に関する詳細はコチラ⇩⇩⇩