福岡久留米の整形外科「まつもと整形外科」整形外科・リハビリテーション科・糖尿病内科・循環器内科
リハビリテーション






当院は運動器リハビリテーションに力を入れた整形外科クリニックで、国家資格のある理学療法士(21名)・作業療法士(2名)の計23名が在籍しており、広くて開放的なリハビリ室(230㎡)で施術を行っております。 また、リハビリは待ち時間がないように予約制となっており、通院しやすい環境を心がけております。運動器リハビリテーション施設基準Ⅰを取得しており、温熱療法・電気療法・牽引療法・超音波療法など各種治療機器を設備しています。小さなお子様からご高齢の方、スポーツ愛好家、アスリートまで幅広く対応しており、患者様一人ひとりにあったリハビリテーションを提案していきます。肩こり、膝や腰の痛み、手足のしびれ、関節の痛みや動きの制限、スポーツによる障害や怪我、加齢による筋力低下などリハビリテーションで改善させていきます。また、他の医療機関で手術された術後リハビリテーション、交通事故や労災による怪我に対するリハビリテーションにも対応しております。最適なリハビリテーションを提供し、根本改善、早期回復を目指しております。痛みを緩和させ、患者様が心から笑顔になれるようにリハビリテーションスタッフ一同が全力でサポートします。
リハビリの定義・目的
そもそもリハビリとはどのようなものなのでしょうか?
「歳を重ねてからするもの」「手術後入院中にするもの」・・・そんなイメージを持たれている方が多いのではないでしょうか?もちろんそれもリハビリです。しかし、それが全てではありません。
「歳を重ねてからするもの」「手術後入院中にするもの」・・・そんなイメージを持たれている方が多いのではないでしょうか?もちろんそれもリハビリです。しかし、それが全てではありません。
WHO(World Health Organization)は、「リハビリテーションは、能力低下やその状態を改善し、障害者の社会的統合を達成するためのあらゆる手段を含んでいる。リハビリテーションとは、障害者が環境に適応するための訓練を行うばかりでなく、障害者の社会的統合を促す全体として環境や社会に手を加えることも目的とする。そして、障害者自身・家族・そして彼らの住んでいる地域社会が、リハビリテーションに関するサービスの計画と実行に関わり合わなければならない。」と定めています。
つまり、機能回復だけがリハビリではありません。「本来あるべき状態への回復」という意味があります。この「本来あるべき状態」は患者様が目指すゴールになるため、その内容は様々になります。
痛みの時期に応じたリハビリ
リハビリの内容は痛みが出てからの時期に合わせて変化します。
急性期(痛みが出た直後~1ヶ月前後)
症状
安静にしていても、患部にずきずきする痛みを伴うことがほとんどです。また、熱をもっていたり腫れていたりすることもあります。
治療・リハビリ
動かしすぎに注意しましょう。必要に応じて、コルセットやサポーターを用いて患部を固定します。熱をもっている場合は冷やすことも一つの選択肢となってきます。関節が固くならないようにする・筋力低下を防ぐために、ストレッチや筋力訓練を行います。患部への負担軽減を図ります。
回復期(痛みが出て1ヶ月前後~6ヶ月前後)
症状
強い痛みが落ち着き、患部を動かさなければ痛みが気にならなくなることが多いです。症状の改善を実感できる時期になります。
治療・リハビリ
患部を動かしながら、症状出現前の身体を目指します。ストレッチや筋力増強訓練を行います。また、正しい姿勢や動作の獲得を目指すため、動作指導を追加して行います。
慢性期(痛みが出て6ヶ月~)
症状
症状の大幅な変動がみられなくなり、改善がゆるやかになってきます。
治療・リハビリ
元の生活レベルの獲得・再発防止が目標となります。関節が再び固くならないように、筋力をつけて姿勢を改善するためにストレッチや筋力増強訓練を継続します。バランス訓練や日常生活の動作指導が強化されます。
リハビリ開始までの流れ
STEP
検査・医師による診察
患者様の症状や状況を医師が丁寧に問診します。また、X線検査(レントゲン)・超音波検査(エコー)で詳しく調べます。
※原則として医療保険サービスと介護保険サービスの併用はできませんので、ご了承ください。
※原則として医療保険サービスと介護保険サービスの併用はできませんので、ご了承ください。
STEP
医師による処方
医師による診察の結果、リハビリを行う必要があると診断された場合は、医師からリハビリの処方があります。この時点でリハビリ開始可能となります。
STEP
リハビリ予約
当院のリハビリは予約制となっているため、初回リハビリの予約をお取ります。診察当日のリハビリ予約の空き状況によっては、当日リハビリを受けることも可能です。
※2回目以降は電話でリハビリ予約が可能です。
※2回目以降は電話でリハビリ予約が可能です。
STEP
リハビリ開始
理学療法士・作業療法士がリハビリを担当します。身体の状況(関節の動きや筋力、姿勢、動作)を評価しながら、患者様一人ひとりに合わせたメニューを作成します。リハビリを行う中で、評価をくり返しながら内容を見直していきます。
当院のリハビリが選ばれる10の特徴
- 理学療法士・作業療法士が計23名在籍しており、クリニックとしては九州地区で最大規模のリハビリ施設です。
- 男性スタッフ、女性スタッフが在籍しています。
- リハビリで根本治療、早期回復を目指します。
- リハビリの専門家である理学療法士(PT)、作業療法士(OT)が1対1で個別に実施します。
- 小さなお子様からご高齢の方、スポーツ愛好家、アスリートまで幅広く対応しています。
- 患者様の話をしっかりと聞き、親身になって丁寧なリハビリを実践していきます。
- 一人ひとりにあったオーダーメイドのリハビリを提案していきます。
- 健康で怪我をしない体力作り、痛みの出ない体力作りに取り組んでいきます。
- 手術後のリハビリもプログラムを組んで、取り組みます。
- 交通事故・労働災害(労災)の方は後遺症を残さないように、リハビリを行うことをおすすめしています。

こんな方におススメです
□長く痛みが取れない
□首や腰に痛みがある
□肩こりがひどい
□関節(肩、膝、足、股など)の痛みがある
□歩き方や姿勢が悪いと言われる
□スポーツで怪我をした
□手足のシビレがある
□交通事故によるむち打ちがある
□労災で怪我や手術をした
□首や腰に痛みがある
□肩こりがひどい
□関節(肩、膝、足、股など)の痛みがある
□歩き方や姿勢が悪いと言われる
□スポーツで怪我をした
□手足のシビレがある
□交通事故によるむち打ちがある
□労災で怪我や手術をした
当院で行うリハビリ
運動療法
当院ではリハビリの専門家で有資格者である理学療法士、作業療法士による1対1での運動器リハビリに力を入れています。
理学療法士が問診や触診で直に患者様の身体の状態を把握します。痛みのある部位だけではなく、全身の筋肉のバランス、関節可動域、関節や靭帯の柔軟性など全身を評価することで、痛みの根本的原因を究明して治療に当たります。つまり、根本治療、早期回復に役立ちます。直接的に身体に触れて評価やリハビリを行うため、機器のみを使用する物理療法(消炎鎮痛)よりも効果が期待できます。
筋力増強訓練やストレッチで筋肉の緊張をほぐして、疼痛の原因を除去したり、関節可動域訓練を行うことで関節の柔軟性を高めます。疼痛の原因を究明して治療に当たるだけではなく、その後の再発予防や痛みのでない身体作り、怪我をしない身体作りにまで取り組んでいきます。
当院には理学療法士と作業療法士が在籍しており、医師とセラピスト(理学療法士・作業療法士)が協力し、一人ひとりに合わせたオーダーメイドでのリハビリを提案していきます。
理学療法士が問診や触診で直に患者様の身体の状態を把握します。痛みのある部位だけではなく、全身の筋肉のバランス、関節可動域、関節や靭帯の柔軟性など全身を評価することで、痛みの根本的原因を究明して治療に当たります。つまり、根本治療、早期回復に役立ちます。直接的に身体に触れて評価やリハビリを行うため、機器のみを使用する物理療法(消炎鎮痛)よりも効果が期待できます。
筋力増強訓練やストレッチで筋肉の緊張をほぐして、疼痛の原因を除去したり、関節可動域訓練を行うことで関節の柔軟性を高めます。疼痛の原因を究明して治療に当たるだけではなく、その後の再発予防や痛みのでない身体作り、怪我をしない身体作りにまで取り組んでいきます。
当院には理学療法士と作業療法士が在籍しており、医師とセラピスト(理学療法士・作業療法士)が協力し、一人ひとりに合わせたオーダーメイドでのリハビリを提案していきます。

物理療法(機器による消炎鎮痛)
物理療法(消炎鎮痛)には温熱療法・電気療法・牽引療法・超音波療法などがあります。血流を改善させたり、筋肉をほぐしたり、炎症を改善させることで効果が期待できます。
運動療法と併用することでさらに効果が高まるため、運動療法の補助として一緒に使用しています。
物理療法(消炎鎮痛)のみでも、連日使用することでより効果が出ることもあり、患者様の希望に沿って、柔軟に対応しています。
運動療法と併用することでさらに効果が高まるため、運動療法の補助として一緒に使用しています。
物理療法(消炎鎮痛)のみでも、連日使用することでより効果が出ることもあり、患者様の希望に沿って、柔軟に対応しています。
手術後の外来リハビリ
手術が終わっても、その後は機能を回復させるためにリハビリ治療が必要になります。
手術が終わった後も、落ちた筋力を回復させたり、関節の拘縮を治す必要があります。
リハビリ開始時期が遅れると、関節が固まってしまい、それだけ回復までに時間がかかります。早期に術後のリハビリに取り組むことで、元の機能に回復できるまでの時間もそれだけ短くなります。そのため、手術後のリハビリは非常に重要になります。 総合病院で手術をした後は外来リハビリを行っていく必要があります。総合病院では外来リハビリができない場合が多く、入院施設のないクリニックで外来リハビリに取り組む必要があります。
まつもと整形外科では手術後のリハビリテーションを、外来リハビリで行っていきます。
リハビリ開始時期が遅れると、関節が固まってしまい、それだけ回復までに時間がかかります。早期に術後のリハビリに取り組むことで、元の機能に回復できるまでの時間もそれだけ短くなります。そのため、手術後のリハビリは非常に重要になります。 総合病院で手術をした後は外来リハビリを行っていく必要があります。総合病院では外来リハビリができない場合が多く、入院施設のないクリニックで外来リハビリに取り組む必要があります。
まつもと整形外科では手術後のリハビリテーションを、外来リハビリで行っていきます。
リハビリに関する諸注意
・医師の診察のもと、リハビリ処方箋を発行して、リハビリ開始となります。
・リハビリ専門家の理学療法士が1対1で個別に対応します。
・リハビリ実施計画書を月に1回発行します。
・リハビリの所要時間
1日1単位(20分)を基本とします。病状により1日2単位(40分)行うこともあります。
・リハビリと物理療法を同じ日に一緒に受けることもできます。同じ日に一緒に行った場合は物理療法の請求はありません。
・運動器リハビリテーションの最大日数は、原則150日です。
・リハビリ専門家の理学療法士が1対1で個別に対応します。
・リハビリ実施計画書を月に1回発行します。
・リハビリの所要時間
1日1単位(20分)を基本とします。病状により1日2単位(40分)行うこともあります。
・リハビリと物理療法を同じ日に一緒に受けることもできます。同じ日に一緒に行った場合は物理療法の請求はありません。
・運動器リハビリテーションの最大日数は、原則150日です。
ロコモティブシンドロームについて
最近、テレビや雑誌で「ロコモ」という言葉を見たり聞いたりすることが多いのではないでしょうか。腰の痛みや膝の痛み、加齢による筋力低下など運動機能の衰えや障害のために移動能力が低下した状態をロコモティブシンドローム(運動器症候群)、略称「ロコモ」といいます。進行すると立つ・歩くといった日常動作が困難となり、その結果として要介護の状態になったり、寝たきりになる可能性が高くなります。ただ寿命を延ばすのではなく、いかに健康に生活できる期間を延ばすかが大切になってきます。健康寿命は「健康上の問題で日常生活が制限されることなく生活できる期間」と定義されています。健康寿命を延ばすためにもロコモの予防・早期発見・早期治療が重要になってきます。心配な方や気になる方はお気軽にご相談下さい。
ロコモのチェックポイント
以下の7つの項目で、1つでも当てはまればロコモティブシンドロームの可能性があります。
□家の中で、つまづいたり滑ったりする
□片脚立ちで靴下がはけない
□階段を上がるのに手すりが必要である
□2kg程度の買い物をして持ち帰るのが困難である
□15分くらい続けて歩けない
□家のやや重い仕事が困難である。(掃除機の使用、布団の上げ下ろし)
□横断歩道を青信号で渡りきれない
予防と治療
予防のための自主トレーニングも考案されていますが、関節や筋肉に過度の負担がかかると症状が悪化することもあります。当院では「ロコモ」と思われる方には診察と検査でその原因を特定し、理学療法士による評価を行い患者様一人ひとりに合ったオーダーメイドのリハビリを提供していきます。リハビリを通して、要介護の状態や寝たきりを予防するためのサポートを行っていきます。
リハビリテーション機器
ボラリスカイネ

ボラリスカイネは電気治療器で微弱な電気を体に通すことで行われる治療法です。主な効果は血行の改善、痛み・痺れの緩和、筋緊張緩和などがあります。ボラリスカイネは低い周波数刺激の特性である持続性と高い周波数刺激の即効性また力強い刺激感を生むタイダル波や心地よい刺激のウェーブ波などにより治療部位への電気刺激で表面から深部まで広い範囲を刺激することが可能となっています。リズミカルに次から次へ押し寄せる刺激が血流を増やし、疼痛緩和効果が期待できます。
スーパーカイネ
スーパーカイネは電気を体の中に流すことのできる電気治療器となります。主な効果は血行の改善、痛み・痺れの緩和、筋緊張緩和などがあります。周波数の異なる2つの電流を流すことで干渉し合う領域に干渉波が生じます。干渉波は不快感が少なく、大きな電気工ネルギーを身体に与え筋肉を収縮させることが可能です。その刺激によって血流改善、疼痛緩和を図ることができます。
マックスカイネ

マックスカイネは低周波治療器の一種です。微弱な電気を体に通して行う治療です。主な効果は血行の改善、痛み・痺れの緩和、筋緊張緩和などがあります。他の電気治療機と比較し電極が小さいことが特徴です。患者様一人ひとりの症状に対応できるよう、多彩な治療モードの中から最適な治療方法を選択可能です。
ウォーターベッド

ウォーターベッドは水圧刺激を使って全身をマッサージする機器です。主な効果は血行の改善、痛みの緩和、筋緊張緩和、リラックスなどがあります。水の振動を使用しますので体の奥深くまで振動が伝わります。水のカでマッサージしますので腰にかかる負担が少なく、ご高齢の方や骨の弱い方にも安心してご使用いただけます。また単なるマッサージの効果だけでなく、リラクゼーション効果も高く、ストレス解消にも効果的です。
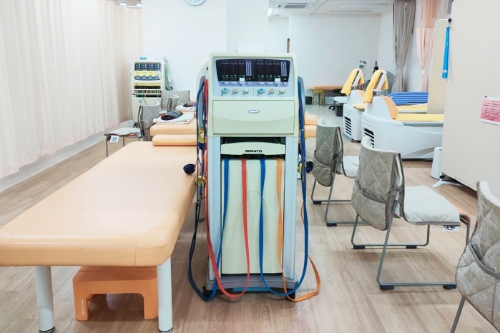
頸椎牽引
頸椎牽引は椅子に座り頚椎を牽引する機器です。頸椎を牽引することで腰椎牽引と同じように狭くなった骨と骨の間を拡げ神経の圧迫を軽減し、血流を向上させることができます。また椎間板にかかる圧を軽減したり、筋肉を伸ばしストレッチすることができます。首や肩の痛みや腕の痺れの軽減などに効果があります。
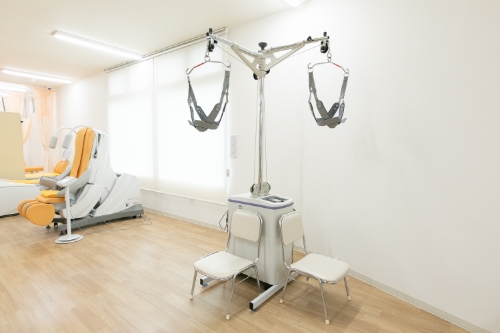
腰椎牽引
腰椎牽引はシートに座り腰部を牽引する機器です。腰椎を牽引することで頸椎牽引と同じように狭くなった骨と骨の間を拡げ神経の圧迫を軽減し、血流を向上させることができます。また椎間板にかかる圧を軽減したり、筋肉を伸ばしストレッチすることができます。腰痛や足の痺れの軽減などに効果があります。
オステオトロン

オステオトロンは超音波を流すことのできる機器です。超音波は体に感じる刺激はありませんが超音波治療によって骨折治癒を促進させます。オステオトロンを用いることで通常よりも骨折の治癒までの期間が約40 %短縮されるというデータがあります。また超音波治療は体の深部まで有効です。
フィジオパック

フィジオパックは乾湿タイプの温熱療法器具(ホットパック)です。主な効果としては血行改善や疼痛の軽減、筋緊張の緩和などがあります。厳選された5種類の鉱石と磁気セラミックボールを詰め込んだ鉱石ホットパックです。鉱石や磁気セラミックボールを配合することで心地よい温かさを長時間保持することができます。電気治療が苦手な方にも安心して受けていただくことができます。
高周波治療器

高周波治療器は電気治療器の一種です。主な効果は血行の改善、痛み・痺れの緩和、炎症の軽減などがあります。低周波と比較して刺激が少ないのが特徴です。また、より深い部分にある筋肉まで作用します。関節の炎症や慢性的な痛みにも効果を発揮します。筋収縮を促すことができるため、筋萎縮や筋力低下、神経麻痺への治療も可能です。
CR

CR治療器は患部を冷却する治療器です。主な効果は痛みの軽減、炎症の軽減などがあります。捻挫・骨折、手術の直後は炎症を抑えるために患部を冷却する必要があります。この冷却により、患部の腫れを抑えて痛みを軽減することができます。
エルゴメーター

エルゴメーターは自転車型のリハビリ機器です。主な効果は持久力の向上、下肢筋力低下の防止、歩行能力の維持などがあります。屋外で使用する自転車と異なり、ペダルの重さで負荷量を調整できたり、ふらつくことがないため転倒リスクを減らしたりすることが出来ます。また、運動中に脈拍数を常に確認することが可能です。歩行時に膝や足に痛みがある方でも、座って運動することで痛みを軽減した状態で運動することが出来ます。
レーザー治療器
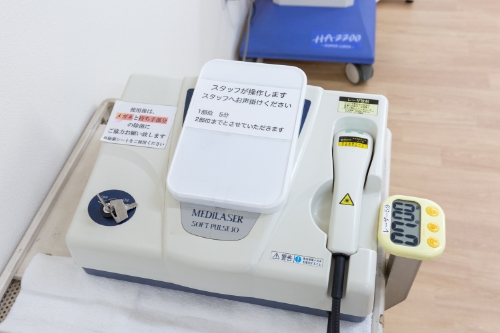
レーザー治療器は光作用を利用するレーザー照射を行う治療法です。主な効果は痛みの軽減、血流の改善、炎症の軽減、傷口の治癒を促進などがあります。レーザー照射に伴う痛みなどの感覚はありません。プローブの先端が患部に近づいたことを自動で感知したタイミングでレーザーを照射するため、安全に使用できます。
スーパーライザー

スーパーライザーは近赤外線を照射する光線治療法です。近赤外線とは、光の中で最も身体の深い部分まで達することができます。主な効果は痛みの軽減、血流の改善などがあります。器具そのものが熱くなることはありませんが、照射している場所がほんのり温かくなります。また照射部位によっては神経に直接作用して、ストレス状態を軽減することも可能です。
Q&A
- 変形性膝関節症はどのような病気ですか?
- 老化や閉経後のホルモンバランスの乱れなどから、関節の変形が起こることで膝に痛みを伴います。正座やあぐら、横座りなどで負荷がかかりやすくなります。
- 変形性膝関節症は治りますか?
- 関節の変形自体は治すことはできません。しかし、太ももの筋力をつけたり、柔軟性を出したりすることで症状を緩和することが出来ます。
- 膝の痛みがあります。どうしたらいいでしょうか?
- 膝の痛みの原因は様々です。まずは整形外科を受診し、必要に応じてX線(レントゲン)やエコーなどの検査を行いましょう。まずは原因を突き止めることが重要です。
- 今後膝が痛くならないためにどうしたらいいでしょうか?
- 太ももの筋力をつけること、筋肉の柔軟性を出すことが膝関節への負担軽減に繋がります。具体的にどの筋力が必要か、どの筋肉の柔軟性が必要かは一人ひとり異なるため、当院では患者様の身体の状態に合わせてご提案させていただきます。
- ストレートネックとはなんですか?
- 本来であれば頚椎は緩やかな前カーブを描いています(生理的彎曲)。その頸椎が前傾姿勢を続けることにより、本来のカーブが失われ、直線になった状態のことです。
- どうしてストレートネックになりますか?
- スマートフォンやパソコンの使用時間が長いこと、猫背になっていることが原因として挙げられます。短時間であれば、それほど問題になりませんが、同じ姿勢を長時間とり続けることがストレートネックの原因となります。
- ストレートネックの対処法を教えてください。
- スマートフォンやパソコンの使用中にストレッチを行いましょう。同じ姿勢を長時間とらないようにすることが重要です。またパソコンを使用する際に画面と目線が同じ高さになるように、環境を調整しましょう。
- 五十肩・四十肩の呼び方の違いは?
- 五十肩・四十肩というのは正式な名称ではありません。正式には「肩関節周囲炎」という病名になります。
- どのような症状を五十肩・四十肩と呼びますか?
- 症状は人それぞれです。腕を前や後ろ、横などに動かそうとすると痛みがでることが多いです。症状が強い時期には就寝中に痛みで目を覚ましてしまうこともあります。
- なぜ反り腰になってしまうのか?
- 原因は様々ありますが、理由の一つとして腹筋と背筋の筋肉のバランスが崩れていることが挙げられます。腹筋が弱く、背筋ばかり力に入ってしまうと腰が反るような姿勢になってしまいます。
- 反り腰とはどのような状態のことをいうのでしょうか?
- 反り腰とは骨盤が前に倒れ、骨盤のすぐ上の骨(腰椎)の前弯が強くなる状態です。反り腰になると背筋の緊張が強くなり、腹筋が緩み、お腹が少し出ているような状態となります。
- アキレス腱炎はどのように予防できますか?
- アキレス腱炎を予防するためには、運動前のストレッチや準備運動、運動後のアイシングなどでアキレス腱の炎症を抑えることが効果的です。
- アキレス腱炎の治療において手術は必要ですか?
- 一般的に手術は必要ありません。当院ではリハビリでふくらはぎのストレッチや足部の柔軟性向上を行い炎症の軽減や再発しないためのリハビリを提供しています。
- アキレス腱炎の痛みを我慢して運動を続けても大丈夫ですか?
- アキレス腱炎の痛みを我慢して運動を続けることは推奨されません。運動を続けることで炎症が悪化したり回復が遅れたりすることがあります。アキレス腱炎による痛みが続いている間は、ストレッチやアイシングを行い運動を避けることを推奨してます。
- 足底腱膜炎と言われました。どんな病気ですか?
- 足底腱膜は足のアーチをを支えるものです。衝撃吸収の役割があるのですが、過度な運動や高負荷な運動を繰り返し実施すると足底腱膜に小さなキズや炎症が起き、痛みが生じます。また扁平足や回内足(土踏まずがつぶれている足)、ハイアーチ(土踏まずがかなり高い足)の足も足底腱膜に負担がかかり足底腱膜炎になりやすくなります。
- 足底腱膜炎の治療はどのように行うのでしょうか?
- まずは安静が重要です。運動をしている場合は運動量を減らし、負荷を軽くすることが大事です。また内服、外服薬での痛みのコントロールも大切です。足部の柔軟性改善運動や筋力訓練を実施、適切な足部の形に誘導し、足底腱膜への負荷を減らしていきます。
- 足底腱膜炎の再発予防についてできることはありますか?
- 足裏の内や足部の筋力訓練を実施し、足部を適切な形に保つ、またインソールなどを用いて衝撃を減らすなどが予防としてあります。
- オスグッド病とは?
- お膝の下にある骨(脛骨)が飛び出してくることで痛みが起こる病気です。
- オスグッドはどんな子どもがなりやすい?
- 成長期の少年に起こりやすいスポーツ障害の一種です。特に、サッカー、陸上、バスケットボール、バレーボールをしている方に多いです。
- オスグット病後、子どもが大丈夫と言っているので放置してもいいでしょうか?
- 痛みが落ち着いたとして、そのまま運動を再開すると再び痛みを発症する可能性が高いです。股関節周囲、太もも、ふくらはぎ、足底などの柔軟性や筋力を改善し、発症を予防することが大切です。
- オスグッド病の初期症状は?治療は?
- 膝の下の骨が盛り上がり、痛みを感じるようになります。人によっては赤く腫れたり、熱を持ったりします。治療としては、まずは膝に負担をかけないように患部を安静にします。そのほかにもアイシングや運動療法(大腿四頭筋のストレッチ)を行います。また、内服薬や湿布を使用する場合もあります。
- オスクグット病が悪化するとどうなりますか?
- 痛みを我慢して運動を続けると、長期の運動休止をしなければいけない状況になったり、剥離骨折を引き起こし外科的な手術治療が必要となる場合があります。また、骨の変形が残ることで成人してからも膝の痛みや関節の可動域制限などの後遺症が残るケースもあります。
- オスグッドを早く治すためには?
- 安静が第一です。痛みや腫れ、膝のお皿の下を押して痛い時期は、なるべく負担がかからないようにしましょう。痛みがある部分への負担を減らすために太ももの前のストレッチを継続して行うことも重要です。
- 肋間神経痛になったらどこに行けば良いですか?
- 背中やみぞおち、お腹の側面などにピリピリ・ズキズキとした動くと痛みが増す肋間神経痛の症状に当てはまる場合は、整形外科を受診してください。動いても痛みに変化が無い場合は内科へ受診をします。水疱や発疹などの皮膚症状が出ている場合は、皮膚科への受診をお勧めします。
- 肋間神経痛の痛みは良くなりますか?
- 消炎鎮痛剤や抗ウイルス剤の薬物療法、神経ブロック治療により神経痛へ効果的とされています。その他に、運動療法で硬くなった筋肉を和らげることで神経痛を落ち着かせる効果が期待できます。 肋間神経痛はストレスや免疫力の低下、姿勢不良の影響も発症の原因と考えられます。まずは肋間神経痛の原因を診断してもらい、原因に対す治療・自分でも出来る治療に取り組む事で痛み改善が期待できます。
- ランナー膝とはどのような人に多いですか?
- 陸上競技者、主に長距離ランナーや自転車、スキー、登山、バレーボール、バスケットボール競技者や、ランニング初心者、足の筋力が弱い方、足の筋肉が硬い方、O脚で体重が外側にかかりやすい方がなりやすいと言われています。
- ランナー膝とはどのようなものですか?
- ランニングにより発生しやすい、ランナー膝、別名(腸脛靱帯炎)です。ランナー膝の主な症状は、膝の外側にある大腿骨外側上顆と呼ばれる骨が出っ張った部分周囲に痛みを生じます。初期症状は踏み込んだ時や運動中に痛みが出るものの安静にしていると痛みが消えます。しかし、症状が悪化すると、歩く時や安静にしている際にも膝の外側に痛みを感じるようになります。また、筋力が弱い人や筋肉が硬くなっている方はなりやすいと言われています。
- ランナー膝は再発する可能性がありますか?
- あります。ランナー膝は一度治っても再発しやすい疾患となっております。
- ランナー膝が治った後、ランニングを続けることはできますか?
- 可能です。痛みがおさまってからランニングを再開し、始めは短い距離から少しずつ距離を伸ばしていきましょう。
- 筋断裂(肉離れ)とは?
- 急な動作などによって筋膜や筋繊維の損傷、断裂を引き起こすことによって患部が腫れたり、内出血が引き起こされます。スポーツ動作や加齢、筋肉疲労が蓄積が引き金となることが多いです。
- 筋断裂(肉離れ)はどのように診断するのでしょうか?
- 痛みが発生した状況と症状から医師が判断されることが多いです。また、触診にて患部には痛みが確認されます。鑑別が難しい場合(なかには骨折の可能性もあるため)は、MRI検査やエコー(超音波検査)などが有用になります。
- 筋断裂(肉離れ)後の安静期間の目安はありますか?
- 損傷度合いにもよりますが、一般的には3~4週間かかると言われています。復帰期間は医師と相談しながら決めましょう。
- 筋断裂(肉離れ)は暖めたほうがいいですか?冷やしたほうがいいですか?
- 冷やしたほうがいいです。筋膜や筋繊維が損傷し炎症を起こしているためすぐに冷やしましょう。冷やす時間は20分程度です。
- 股関節に痛みがあります、どうしたらいいでしょうか?
- 椅子からの立ち上がりの際や歩き始めなどに痛みがあれば、変形性股関節症のサインかもしれません。症状が悪化すると手術が必要になることもあるので、早めにかかりつけの整形外科に受診をおすすめ致します。
- 股関節が痛くてあぐらができません。どうしたらいいでしょうか。
- 正座やあぐらは股関節に負担をかけるため症状が悪化する恐れがあります。股関節に痛みがある場合はあぐらは行わず、椅子に座るようにしましょう。
- シンスプリントはどのような病気ですか
- シンスプリントは脛の骨の周りを覆う膜が炎症を起こしている状態です。運動時や運動後にすねの内側の下側3分の1の場所に痛みを感じるようになります。
- シンスプリントはどのような症状ですか
- 初期段階では運動後に鈍痛を感じる程度ですが、段々と運動中にも痛みを感じるようになり安静時も痛みを感じ始めるようになります。
- シンスプリントの原因はなんですか?
- シンスプリントはすねの骨に繋がっている骨膜への過剰な刺激で起こります。オーバーユース、下肢の筋肉の柔軟性低下、薄い靴や硬い地面でのランニング、足の形態異常(扁平足・回内足)で発症することがあります。
- シンスプリント予防のために、避けるべきことは?
- シンスプリントを予防するために薄い靴や硬い地面での運動は控えましょう。硬い地面で運動する際はクッション性のある靴を着用することをおすすめします。また、体が硬いなと思ったらそのまま放置せずこまめにストレッチしておくのが大事です。
- シンスプリントは自然に治りますか?
- シンスプリントは基本的に自然治癒が可能です。急性期は安静を保ち炎症を抑えることが第一です。痛みがおさまった後は足のストレッチや靴の調整を行うことで再発予防に繋がります。
- なぜ寝違えがおきますか?
- 寝返りが少なくなり不自然な姿勢で眠り続けると一部の筋肉への血流が悪くなり、部分的に硬くなります。硬くなった筋肉を急に動かすことによって損傷(肉離れ)し、痛みが出現します。
- 寝違えを防ぐ方法は?
- 寝返りが少なくなる要因として過度な飲酒、仕事、スポーツでの疲労蓄積があります。 過活動が原因となるため、スポーツや飲酒、仕事は無理しないことが大切です。 対処法:痛みが強い時はアイシング(冷やす)、痛みが落ち着いてきたら温める。(湿布でもOK)
- ヘルニアはどのようにして起こりますか
- 発生要因として、姿勢や動作、加齢、遺伝が考えられます。立った状態で前屈みになることや、座る動作などにより継続的に椎間板へ圧がかかり変性してしまうことで起こりうると考えられます。
- ヘルニアを予防するには?
- まずは重量物を持つことや中腰での作業、継続的に腰に負担がかかるような動作を避けていく必要があります。どうしても難しい場合はコルセット等で予防しましょう。また腹筋をはじめ、体幹の筋力トレーニングやストレッチなどを日常的に取り入れていくことも必要です。
- 手指の痺れが起こるのはなぜ?
- 一時的な血行不良、内科的病気(糖尿病性神経障害、ビタミン欠乏)、脳梗塞、脳出血や首が原因の病気(頚椎症、頚椎椎間板ヘルニア、頚椎後縦靭帯骨化症など)、末梢神経が原因の病気(胸郭出口症候群、手根管症候群など)で痺れが出ることもあります。
- 手指痺れが出ないようにするには?
- ストレッチや適度な運動を行う事や患部を温めたりマッサージを行う。日常的に姿勢を正すことやバランスの取れた食事で予防しましょう。痺れが長引く場合は放置せずに受診しましょう。
著者
執筆者 松本 淳志
まつもと整形外科 院長
<経歴>
福岡大学医学部卒
済生会福岡総合病院
九州大学病院
九州医療センター
福岡赤十字病院
福岡大学医学部卒
済生会福岡総合病院
九州大学病院
九州医療センター
福岡赤十字病院
<保有資格>
日本整形外科学会専門医
日本整形外科学会認定運動器リハビリテーション医
日本整形外科学会認定脊椎脊髄病医
日本フットケア学会認定フットケア指導士
日本整形外科学会専門医
日本整形外科学会認定運動器リハビリテーション医
日本整形外科学会認定脊椎脊髄病医
日本フットケア学会認定フットケア指導士
<所属学会>
日本整形外科学会
日本感染症学会
日本フットケア・足病学会
日本整形外科学会
日本感染症学会
日本フットケア・足病学会